« Je m’endors plutôt bien. Ce sont les réveils nocturnes qui plombent mon sommeil »
Quand Alban raconte ses nuits, ce n’est pas l’image classique de l’insomnie qui vient à l’esprit. Il ne passe pas des heures à fixer le plafond. Il ne redoute pas le moment du coucher. Au contraire, le sommeil vient assez vite. Mais presque chaque nuit, vers trois ou quatre heures du matin, quelque chose se brise.
« Je me réveille sans raison apparente. Pas de bruit, pas de cauchemar. Juste… éveillé. Et impossible de replonger vraiment. Mon corps est fatigué, mais mon cerveau, lui, est déjà reparti. »
À 40 ans, Alban travaille, fait du sport, mange plutôt correctement. Rien d’excessif. Et pourtant, depuis plusieurs années, ses nuits sont fragmentées. Le matin, il se lève avec cette sensation étrange d’avoir dormi… sans avoir récupéré. Comme si le repos n’avait pas rempli sa fonction.
Ce qu’Alban vit est loin d’être un cas isolé.

Le sommeil, une fonction vitale trop souvent sacrifiée
Dormir n’est pas un luxe ni un simple temps mort entre deux journées actives. C’est une fonction biologique fondamentale, au même titre que respirer, se nourrir ou se mouvoir. Chaque nuit, l’organisme entre dans une séquence complexe de réparation, de consolidation et de régulation. Les tissus se régénèrent, la mémoire se structure, l’équilibre hormonal se réajuste.
Lorsque le sommeil est écourté, fragmenté ou de mauvaise qualité, les conséquences dépassent largement la simple fatigue. Les capacités de concentration diminuent, la régulation émotionnelle devient plus fragile, le système immunitaire s’affaiblit. À plus long terme, le déficit de sommeil est associé à une augmentation du risque de surpoids, de diabète, de maladies cardiovasculaires et de troubles métaboliques.
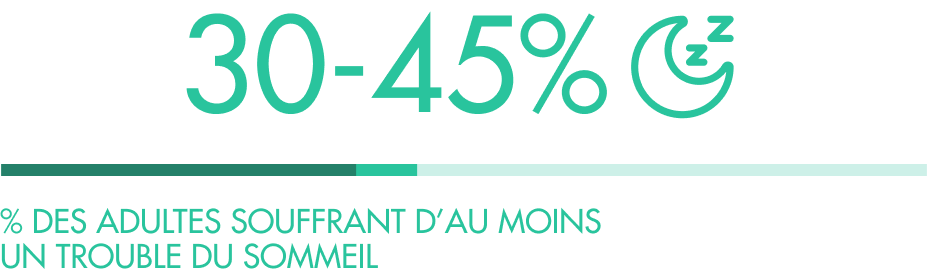
Les chiffres confirment l’ampleur du phénomène. Selon l’Organisation mondiale de la Santé, entre 30 et 45 % des adultes souffrent aujourd’hui d’au moins un trouble du sommeil, qu’il s’agisse de difficultés d’endormissement, de réveils nocturnes (comme ceux d’Alban) ou d’insomnie chronique. Cette proportion ne cesse d’augmenter depuis une vingtaine d’années, reflet d’un décalage croissant entre nos rythmes biologiques et nos modes de vie contemporains.
Je croyais que dormir, c’était surtout une question de fatigue.
En cherchant à comprendre ce qui se joue dans ses nuits, Alban a découvert une notion clé : le rythme circadien.
« J’ai compris que c’était avant tout une question de timing biologique. »
Le sommeil est régi par une horloge biologique interne, située au cœur de l’hypothalamus, dans une petite structure appelée noyau suprachiasmatique. Cette horloge agit comme un chef d’orchestre. Elle synchronise l’alternance veille-sommeil, régule la température corporelle et coordonne la sécrétion de nombreuses hormones.
Parmi elles, deux jouent un rôle central : la mélatonine et le cortisol.
Mélatonine et cortisol, au cœur de l'horloge biologique interne
La mélatonine, souvent qualifiée d’« hormone de la nuit », est sécrétée par la glande pinéale dès que la luminosité baisse. Sa concentration augmente progressivement en soirée, atteint un pic au cours de la nuit et favorise l’endormissement ainsi que le maintien du sommeil. Au petit matin, son taux diminue, signalant au corps qu’il est temps de se réveiller.
Le cortisol, à l’inverse, est l’hormone de l’éveil et de l’adaptation au stress. Il est naturellement plus élevé au réveil, soutient la vigilance et l’énergie, puis devrait décroître progressivement au fil de la journée pour laisser place aux mécanismes du repos.
Lorsque ces deux courbes hormonales sont correctement synchronisées, le sommeil s’installe et se déroule en cycles cohérents et réparateurs.
Zoom
La mélatonine est une hormone clé du cycle veille-sommeil, produite naturellement la nuit. Le cortisol est une hormone du stress et de l’éveil ; lorsqu’il reste élevé en soirée, il perturbe l’endormissement et la continuité du sommeil.
Notre équilibre est mis à rude épreuve
Chez Alban, comme chez beaucoup d’adultes actifs, le déséquilibre peut vite devenir une fatalité.
« Je ne me sentais pas spécialement stressé. Mais j’ai compris que mon corps, lui, l’était encore à trois heures du matin. »
L’exposition prolongée à la lumière artificielle, notamment celle des écrans, envoie au cerveau un signal trompeur. Même tard le soir, il se comporte comme s’il faisait encore jour. La production de mélatonine est alors retardée ou partiellement inhibée.
Parallèlement, la pression professionnelle, la charge mentale, les sollicitations constantes maintiennent le système nerveux en état d’alerte. Le cortisol peine à redescendre en fin de journée. Le sommeil peut débuter, mais il devient plus fragile, plus superficiel, plus facilement interrompu.
Les horaires irréguliers, les couchers tardifs, les réveils à heures variables désynchronisent progressivement l’horloge interne. Le corps perd ses repères temporels. Les cycles de sommeil se fragmentent. Les réveils nocturnes deviennent plus fréquents.
Repère scientifique
Le neuroscientifique Matthew Walker a largement documenté les effets du déficit de sommeil sur le cerveau. Selon ses travaux, le manque de sommeil n’est pas une simple gêne passagère : il affecte directement la cognition, la mémoire, la régulation émotionnelle et la santé physique globale.
Un cerveau privé de sommeil voit ses capacités de mémorisation diminuer, son système immunitaire s’affaiblir et son équilibre hormonal se dérégler.
Le saviez-vous ?
Dormir moins de six heures par nuit augmente le risque de diabète de type 2, de surpoids et de maladies cardiovasculaires. Le manque de sommeil désorganise la régulation de l’appétit, stimule l’inflammation chronique et affaiblit l’immunité. À l’échelle collective, le déficit de sommeil est devenu un enjeu majeur de santé publique.
L’OMS parle d’une véritable « épidémie silencieuse ». La baisse de productivité, l’augmentation des accidents du travail et de la route, ainsi que le coût pour les systèmes de santé témoignent de l’impact sociétal du manque de sommeil.
Notre société valorise la performance continue, souvent au détriment du repos. Or, comme le rappelle Matthew Walker, le sommeil n’est pas le prix à payer pour être performant : il en est le fondement biologique.
Quand la science ouvre de nouvelles voies
Face à ces constats, les solutions médicamenteuses classiques ont montré leurs limites. Les somnifères et anxiolytiques peuvent induire une dépendance, altérer la qualité du sommeil et provoquer une somnolence diurne.
C’est pourquoi la recherche s’oriente de plus en plus vers des approches naturelles, capables d’agir sur les mécanismes physiologiques du sommeil sans les contraindre. La mélatonine exogène, certaines plantes apaisantes comme la mélisse, la valériane, la passiflore, l’eschscholzia ou le lotier, ainsi que des micronutriments comme le magnésium et les vitamines B6 et B12, ont fait l’objet d’études cliniques montrant leur intérêt et leur sécurité d’emploi.
Ces leviers seront explorés en détail dans les prochains volets de ce dossier.
Repère scientifique
Le sommeil s’organise en cycles comprenant des phases de sommeil lent profond, essentielles à la récupération physique et à la réparation tissulaire, et des phases de sommeil paradoxal, impliquées dans la mémoire, la régulation émotionnelle et l’intégration des apprentissages.

Des solutions existent
Pour Alban, comprendre ces mécanismes a été une étape décisive :
« Je me suis rendu compte que mon sommeil ne se réparera pas tant que je ne respecterai pas mes rythmes biologiques. »
Réduire l’exposition à la lumière le soir, stabiliser les horaires de coucher, créer un environnement nocturne propice, apprendre à apaiser le mental avant de dormir : ces ajustements simples permettent de réaligner le comportement avec la physiologie.
Associés à des solutions naturelles ciblées et validées scientifiquement, ils constituent la base d’une approche intégrative et durable du sommeil.
Conclusion
Le sommeil n’est pas un luxe moderne. C’est une nécessité biologique profondément ancrée dans notre fonctionnement. En comprendre les mécanismes, c’est déjà commencer à réparer ses nuits.
Tous les articles de notre dossier consacré au sommeil font référence aux sources bibliographiques ci-dessous :
bibliographie
- Ferracioli-Oda E, Qawasmi A, Bloch MH. Meta-Analysis: Melatonin for the Treatment of Primary Sleep Disorders. PLoS One. 2013;8(5):e63773. doi:10.1371/journal.pone.0063773.
- Kennedy DO, Scholey AB, Tildesley NTJ, Perry EK, Wesnes KA. Modulation of mood and cognitive performance following acute administration of Melissa officinalis (lemon balm). Nutritional Neuroscience. 2004;7(6):295-300. doi:10.1080/10284150400003041.
- Rolland A, Fleurentin J, Lanhers MC, Younos C, Misslin R, Mortier F, Pelt JM. Behavioural effects of the American traditional plant Eschscholzia californica: sedative and anxiolytic properties. Planta Medica. 2001;67(1):93–97. doi:10.1055/s-2001-11521.
- Abbasi B, Kimiagar M, Sadeghniiat-Haghighi K, Shirazi MM, Hedayati M, Rashidkhani B. The effect of magnesium supplementation on primary insomnia in elderly: A double-blind placebo-controlled clinical trial. Journal of Research in Medical Sciences. 2012;17(12):1161–1169.
- Markus CR, Olivier B, de Haan EH. Whey protein rich in α-lactalbumin increases the ratio of plasma tryptophan to the sum of the other large neutral amino acids and improves cognitive performance in stress-vulnerable subjects. American Journal of Clinical Nutrition. 2000;71(6):1536–1544. doi:10.1093/ajcn/71.6.1536.
- Mayer G, Kroger M, Meier-Ewert K. Effects of vitamin B12 on performance and circadian rhythm in normal subjects. Sleep. 1996;19(7):631–636. doi:10.1093/sleep/19.7.631.
- Ngan A, Conduit R. A double-blind, placebo-controlled investigation of the effects of Passiflora incarnata (passionflower) herbal tea on subjective sleep quality. Phytotherapy Research. 2011;25(8):1153–1159. doi:10.1002/ptr.3400.
- Bent S, Padula A, Moore D, Patterson M, Mehling W. Valerian for sleep: A systematic review and meta-analysis. American Journal of Medicine. 2006;119(12):1005–1012. doi:10.1016/j.amjmed.2006.02.026.
- World Health Organization (WHO). Global report on sleep health. Genève: WHO; 2022.
- Walker MP. The role of sleep in cognition and emotion. Annals of the New York Academy of Sciences. 2009;1156:168–197. doi:10.1111/j.1749-6632.2009.04416.x.